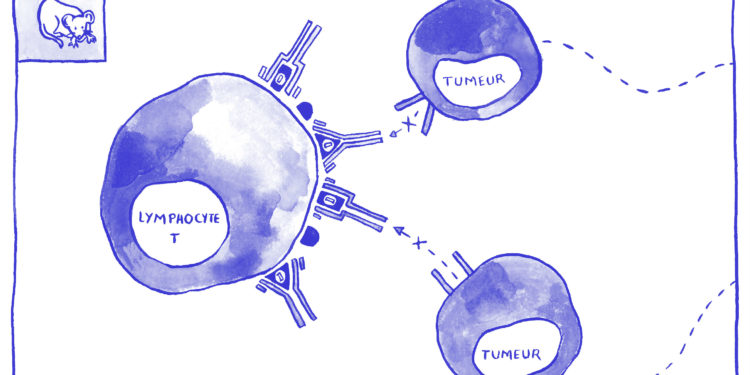
Une équipe internationale de chercheurs dirigée par Eric Vivier (CHU La TImone) révèle ainsi le potentiel de ce nouvel anticorps médicamenteux de la famille des inhibiteurs de points de contrôle immunitaire qui, non seulement restaure l’activité anti-cancéreuse des deux principaux lymphocytes tueurs de tumeurs, mais augmente aussi l’efficacité de traitements existants.
L’immunothérapie a changé la donne dans plusieurs cancers de mauvais pronostic : mélanome métastatique, cancer avancé du rein, de la vessie, lymphome de Hodgkin, cancers de la tête et du cou, du poumon non à petites cellules… Ces progrès sont le fruit d’une première génération d’anticorps d’immunothérapie, les inhibiteurs de points de contrôle immunitaire, qui sont capables de régénérer les défenses immunitaires de l’organisme pour détruire les tumeurs. De manière assez schématique, en empêchant la tumeur d’agir sur ces points de contrôle, l’immunothérapie rétablit le fonctionnement naturel des lymphocytes T qui vont alors retrouver leur rôle de destructeurs de tumeur. Si les bénéfices cliniques de ces traitements sont spectaculaires, cette première génération d’immunothérapie ne fonctionne que chez 20% des patients sans que l’on sache pourquoi.
Chercheurs, cliniciens et industriels travaillent ainsi pour surmonter les résistances à cette première génération d’inhibiteurs de points de contrôle. La stratégie vise à mobiliser simultanément d’autres points de contrôle de la réponse immunitaire et d’autres lymphocytes tueurs mais aussi à combiner les immunothérapies, entre elles ou avec d’autres traitements standards (chimiothérapie, radiothérapie et thérapies ciblées). Dans ce nouveau travail, les chercheurs ont démontré le potentiel prometteur d’un nouvel anticorps : le Monalizumab, capable de neutraliser directement un point de contrôle très important exprimé conjointement à la surface des cellules NK de l’immunité innée et des lymphocytes T de l’immunité adaptative : NKG2A. En bloquant ce seul point de contrôle, il restaure ainsi simultanément l’action des deux immunités.
Le taux de survie augmente de 60%
Cet anticorps, utilisé en combinaison avec une immunothérapie, a permis de stopper l’évolution de la maladie et d’augmenter le taux de survie dans plusieurs types de cancers. Chez la souris, le Monalizumab augmente la survie de 60% quand il est utilisé en combinaison avec le Durvalumab, une immunothérapie de première génération, contre 40% lorsque le Durvalumab est utilisé seul. Chez l’Homme, dans le cadre d’un essai clinique de phase 2, Monalizumab stimule l’un des mécanismes d’action du Cetuximab, molécule de première ligne dans la prise en charge du cancer de la tête et du cou. Précisément, « l’évolution du cancer est stoppée chez 25 % des patients traités alors que les données d’autres essais rapportent 13 % lorsque le Cetuximab est utilisé seul ».
Ces travaux menés en association avec l’Inserm, le CNRS et Aix-Marseille Université (au sein du Centre d’Immunologie de Marseille-Luminy), les sociétés Innate Pharma et MedImmune, en collaboration avec l’Assistance publique des Hôpitaux de Marseille, l’Institut Curie, le centre Léon Bérard, Abramson Cancer Center sont publiés dans Cell.